颌骨学是牙科的一个分支,在所有解剖功能方面研究和治疗咀嚼系统。两个牙弓、下颌肌肉和颅下颌骨之间的正确接触之间有着密切的关系。 颌骨学通过解决由此产生的症状来精确地研究和恢复这些区域之间的正确平衡。颌骨学家的共同目标是确定正确的颅下颌关系,并对其进行维护和修复。
由于颞下颌关节和神经肌肉系统的干预,咀嚼变得完美(图 1)。 TMJ(颞颌关节) 是一个双关节,由两个关节头(上方的关节盂和下方的下颌髁)组成,椎间盘或关节半月板介于两者之间。椎间盘又通过肌腱固定在关节头上。下颌的所有运动有时都以不同的方式涉及两个关节头。参与关节运动的肌肉有 4 块:咬肌、颞肌、翼外肌和翼内肌。肌肉干预下颌可以执行的 4 种运动:闭合(和打开)、前伸(下颌向前移动时)、后缩(下颌向后)和侧向(下颌向右或向左移动时)。这个复杂系统的功能通常会出现异常,因此可能会出现颅下颌疾病,而这需要专科医生的干预。
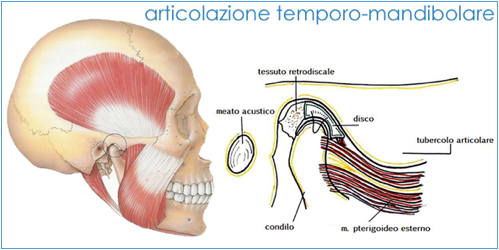
图 1 – 颞下颌关节
颅颌疾病
颅下颌疾病(也称为颞下颌功能障碍或疾病,甚至肌关节病)代表一类不同的临床问题,涉及咀嚼系统的某些解剖学组成部分):
- 颞下颌关节 (TMJ)
- 与TMJ相关的结构
- 肌肉组织
它们可以分为两大类:
- 囊内疾病:主要影响关节的疾病。 主要有以下三类:
- 髁半月板不协调
- 关节面的结构改变
- 炎症改变
- 囊外障碍:是那些主要由肌肉成分引起的障碍,即咀嚼肌的功能亢进。
原因
目前,关于颅下颌疾病,我们谈到多因素病因,其中可以识别以下原因:
- 牙齿咬合不正:闭合阶段牙齿之间的接触缺陷被认为是颅下颌疾病的诱发或加重因素,特别是在它们导致下颌移位的情况下,因此在最大张开阶段导致髁;
- 副功能:磨牙或咬牙(磨牙症就是一个例子)通常与颅下颌疾病的病因有关。高强度的副功能不仅会引发疼痛,还会引发肌肉疲劳、牙痛、颞下颌关节区域的疼痛、头痛甚至关节咔哒声。
- 姿势:在 TMJ 疾病的病因学中具有多重作用。事实上,脊柱充当了头区和臀区之间的特征联合。因此,姿势的改变会影响头颅系统并与颅下颌疾病有关;
- 心理社会因素:很明显,患者的情绪生活是导致功能障碍和姿势不当的原因,是这些疾病病因的决定性因素;
- 其他原因:在这种病理的基础上,也可能有涉及下颌骨、冠状突和髁突的骨折;或者它们可能与发育异常(发育不良、发育不全、增生)有关。
做出正确的诊断以制定正确的治疗方案是非常重要的。
症状学
关节病理可以完全无症状或与各种类型和程度的症状相关,这更多地取决于个人的适应能力而不是疾病的程度。
疼痛,尤其是咀嚼肌肉和/或关节本身的疼痛,或放射到面部、颈部或肩部的疼痛是最常见的症状。
其他可能的症状是:
- 下巴的运动限制或“锁定”
- 打开和关闭嘴巴时,关节发出咔嗒声或咆哮声,甚至疼痛
- 牙齿咬合的突然变化:头痛、耳痛、
- 头晕和听力问题有时可能与颞下颌关节紊乱有关。
诊断
临床检查是诊断影响关节系统疾病的第一步。
它包括
-
- 检查:必须同时考虑面部和口腔,并且必须包括对患者的姿势分析,其中考虑到对齐和身体对称性。重要的是要评估嘴巴的最大张开度(必须以和谐的方式进行,没有硬拉或偏差)以及前伸和侧向功能。
- 触诊:它允许区分患有关节病变的患者和肌肉问题的患者。通过对应于耳道最外部分的手指检查,可以看出在口腔张开运动和任何关节内淋浴时髁突从关节窝的释放。咀嚼肌的触诊应该始终是对称的,必须寻找任何伴音和挛缩以及“触发点”的存在,这是耳廓、颞部和关节区域经常提到的疼痛来源。通过耳前区的触诊,也有可能在患有关节内炎症的受诊者中引起疼痛。
- 听诊:它可以突出两种基本噪音的存在:
根据这个初步诊断,有两种类型的关节“噪音”:
- 爆破音或咔哒声类型:清晰、快速、高音,几乎总是位移和髁半月板不协调的指标。 如果出现咔嗒声作为椎间盘脱位的迹象,它几乎总是消失,导致下巴突出; 并且在张口运动中出现的越晚,椎间盘遇到的前脱位越大,因此其重新捕获和稳定重新定位在髁上的难度就越大。
- 摩擦或湿沙的类型:低沉的噪音,在整个下颌运动中持续,表明关节头的退化状态(关节病)。
还有两个使用仪器的测试:
- 静态和动态气压计(或稳定性)平台,用于评估患者的身体对称性和整体姿势结构。
- 肌电图,旨在评估咀嚼肌的挛缩或高渗状态以及这些可能对关节疼痛症状发作的影响。
最后以放射线检查完成诊断:
- 正视断层扫描可用作评估宏观骨骼变化的筛查技术,例如下颌骨节段的长度及其不对称性,或髁突的严重畸形;它提供了关于牙齿元件的数量和状态的信息,但它不太适合评估关节改变/病理。
- TMJ 的地层学必须个性化,并在张嘴和闭嘴的情况下进行,它提供有关构造和髁突偏移的信息。
- 计算机断层扫描(矢状和日冕投影)提供了比地层学更好的信息,尽管它的成本更高。 CT 准确地突出了髁突形态,特别是由于骨关节炎和骨骼结构不对称引起的骨骼改变;然而,它似乎不适合诊断关节内功能障碍,因为半月板没有明确的表现,可能与翼外肌腱混淆。
- 磁共振在嘴巴张开的情况下进行矢状投影和冠状投影,是 TMJ 诊断成像中的主要仪器检查。它还在儿童和孕妇的检查中发现了它的适应症,因为它是非侵入性的并且没有放射学风险。 MRI 允许详细突出骨骼结构和软组织以及任何关节内积液。 MRI 在椎间盘脱位/脱位、椎间盘退变、骨关节炎和滑膜炎症反应的情况下具有重要的诊断价值(图 2)。
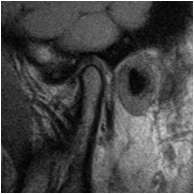
图2 – 颞下颌关节磁共振
- 从正常 MRI 的功能角度来看,运动共振或动态共振是一种更加完整和描述性的检查。这种检查使我们有机会目视检查关节运动及其在半月板变性或脱位的情况下发生的变化。
- 关节镜检查是一种更具侵入性的方法,它允许直接观察关节组件,从而可以从早期诊断出 TMJ 的退行性或炎症过程,CT 或 MRI 研究的可能性非常有限。关节镜检查的重要性不仅在于诊断,更重要的是治疗,因为它允许去除通过洗涤获得的关节内分解代谢物以及与正液压相关的“泵效应”,导致关节扩张,可能导致粘附菌毛断裂,改善下颌功能并获得疼痛症状的消退。
治疗
一旦做出诊断,就会针对具体病例制定适当的治疗方案。 此外,由于颅下颌疾病的病因多因素,与这种病理学相关的治疗似乎是多种多样的,这取决于其决定论中被认为占主导地位的方面。
因此,治疗方法可以分为:
- 通过药物对症:包括在肌肉水平起作用的药物处方,有利于肌肉放松。这种类型的治疗表明:
- 在与功能异常有关的肌肉张力过高的情况下,例如磨牙症或咬牙切齿;
- 在触诊时发现咀嚼和/或颈部肌肉处于高渗状态的那些患者中。
- 药物治疗也可以是镇痛类型,在患者出现急性和致残性疼痛的情况下,开具缓解疼痛症状的药物。
- 有症状的使用咬合装置(咬合、夹板)(图 3):用作颅下颌疾病的治疗辅助工具,它们是设计用于稳定牙弓以及改变咬合接触和肌肉活动的装置。在椎间盘脱位的情况下,构建所谓的重新定位装置可能是有用的,即将下颌骨重新定位在更靠前的位置,其中通常存在的咔嗒声消失。

图3 – 夹板
-
- 外科关节:它们在肿瘤病理、发育不全和增生、骨折、强直、骨关节炎和晚期关节炎的情况下特别有用和必要,但它们也可用作减轻关节内疾病疼痛症状的辅助手段。
- 咬合修复:当在咬合中发现某些致病因素时,有时需要正畸、修复和/或保守治疗,而在其他时候,它们有助于更复杂的治疗或防止引起或加重的潜伏期病理通过咬合改变。
- 手动:特别适用于解锁闭锁情况。 此外,咀嚼和/或颈部肌肉的物理治疗可能对某些患者有用。
此外,有些涉及多学科的案例需要与其他专家协商,例如:
- 耳鼻喉科医师,治疗前庭和耳廓器官疾病;
- 眼科医生对影响整体姿势的眼球会聚变化的了解;
- 风湿病学家对患者的颅下颌疾病只是更广泛风湿病病理的征兆;
- 当脊柱、腰带或四肢发生改变和/或不对称时,向骨科医师咨询;
- 当疼痛症状是神经痛或头痛时,神经科医生;
- 在情感领域占主导地位的患者中的心理学家。
姿势学
从文献中的大量研究中可以看出,颞下颌关节紊乱与姿势之间存在密切的相关性。 因此,颞下颌关节紊乱会对姿势产生有害影响,反之亦然。 我们需要记得:
- 颞下颌关节是下颌骨髁、半月板和颞骨之间的凸凹和凹凸关节
- 作用于关节的肌肉称为咀嚼肌,包括咬肌、颞肌、翼内肌和翼外肌
- 这些肌肉的任务是稳定关节和咬紧牙齿(闭嘴)
- 虽然这些肌肉是单关节的,但它们可以与所有其他身体肌肉相互作用。 复杂系统的物理定律表明,当有多个力作用在一个系统(骨骼上的肌肉)上时,这些力是一个整体并相互作用。
- 我们所说的(正确)姿势是指正确的骨骼关节序列,而不管身体在空间中的位置如何。
TMJ和姿势之间的联系
从生理上讲,颞下颌关节和姿势之间应该没有联系,但如果牙列在病理上定位,就会发生这种联系。 最常遇到的事件是三个:
- 齿间长度差(接触前)
- 过多的可用空间
- 可用空间减少或不存在
牙齿之间的长度差异(接触前):如果牙弓中的牙齿太短或太长,在嘴巴闭合运动过程中,咀嚼肌肉将不对称(左右)并随着更大强度的生理需要。第一个后果将是牙齿一侧的颞髁会过“短”,因为它必须定位在生理位置之外朝向下颌窝以允许接触。下颌因此将具有扭转运动。由于下颌窝内有许多受体,此事件可引发疼痛症状,主要位于颞下颌关节、耳朵和头部。此外,如前提第 4 点所述,过度强度的不对称肌肉激活将决定从颈部肌肉开始的其他肌肉群的参与。过度的强度或肌肉紧张不仅限于咀嚼肌,因此其他关节会受到拉肌力的影响,颈椎会失去对称位置,肩膀可以抬高,如果,这个过程将持续下去时间,产生一系列复杂的骨骼变化。换句话说,身体姿势会发生改变。
过多的自由空间:在休息状态下,即在咀嚼肌肉放松的情况下,牙齿不应接触,但有大约 2 毫米的“自由空间”。这是大脑的状态,被认为是放松和生理性的。如果自由空间过多,例如整体“太短”的牙齿,咀嚼肌肉应不断处于紧张状态以保持正确的自由空间。为了克服这种持续的努力,肌肉系统,特别是位于颈椎前方的肌肉,在第三胸椎上固定点,将整个头部向前移动。通过这种方式,牙弓靠得更近,从而释放咀嚼肌的工作。但是将头向前也意味着移动身体的重心。为避免失去平衡,必须通过改变整个椎骨正弦曲线的路线来激活下面的肌肉区域,加强或减少生理前凸,从而改变身体各部分的垂直度。同样在这种情况下,将导致姿势改变。
可用空间减少或缺少可用空间:这与之前看到的问题相反。 在这种情况下,位于颈椎后面的肌肉将被激活以缩回头部。 通过这种方式,释放舌骨肌肉的工作,使牙弓远离。 身体的重心将再次发生向后位移,下面的肌肉将不得不再次通过改变身体各节段的垂直度作用于整个脊柱来激活以保持平衡。 结果将是姿势改变。
所见的所有姿势不平衡可能反过来导致骨科病理(脊柱侧弯、背痛、颈部疼痛等)的发生,我们可以将其定义为口腔器官主要病理受累的继发性。
姿势和 TMJ 之间的联系:所看到的机制也可以相反,在这种情况下,身体其他部位的肌肉不平衡可能会导致 TMJ 肌肉互连机制出现问题。 肌肉系统作为一个复杂的系统可以发生原发性(系统固有的)或继发性缩短(由其他结构的故障引起)。 在这两种情况下,随着时间的推移都会出现姿势问题。
诊断
姿势是一个复杂的多因素问题,也就是说,有许多系统可以改变它(咀嚼、视觉、听觉、神经、肌肉骨骼系统等),包括情绪。 姿势学家的任务是通过与各种专家合作,对相关问题进行因果和症状解决,从而做出鉴别诊断。 在 TMJ 的特定情况下,按百分比计算,它是最容易导致姿势不平衡的关节之一,在执行鉴别诊断测试和随后制定治疗过程时,牙医-姿势学家和物理治疗师-姿势学家之间的合作是必要的。
可以使用患者的自检来确定用于诊断姿势病理的重要因素:
- 耳痛(在没有耳鼻喉问题的情况下)
- 打开和/或关闭嘴巴的关节噪音和困难
- 头痛
- 颈臂痛
- 腰痛和/或背痛(头在前面或后面)
治疗
如果鉴别诊断突出了源自 TMJ 的姿势问题,则第一次干预必须是牙医使用字节或矫形器进行的干预。这些(移动)器械优选地定位在下牙弓中,其任务是获得正确的牙齿接触以正确吞咽并因此正确定位颞下颌关节。稍后,当系统稳定后,就有机会稳定地作用于牙齿。
在字节和矫形器之间,后者是首选,因为它的精度和它的特性再现最佳牙列。
然而,为了使用这种方法,牙医必须使用运动描记器,这是一种复杂的工具,可让您在尊重生理线条的同时对矫形器进行建模。
在使用移动设备的治疗期间,还需要评估使用理疗辅助治疗的机会,旨在解决已稳定的残余肌肉缩短。
另一方面,当鉴别诊断突出了由姿势不平衡引起的颞下颌关节问题时,最初的工作将是物理治疗师-姿势学家的工作,他们必须重新平衡作用在骨骼上的肌肉力量以重新定位所有关节的生理。
主要用于此目的的技术是 Mézières Method、RPG 和 Rolfing。只有之后当肌肉骨骼系统足够稳定时,才有可能评估牙医使用上述方法进行干预的适当性。
